泌尿器科
手術支援ロボット ダビンチXi
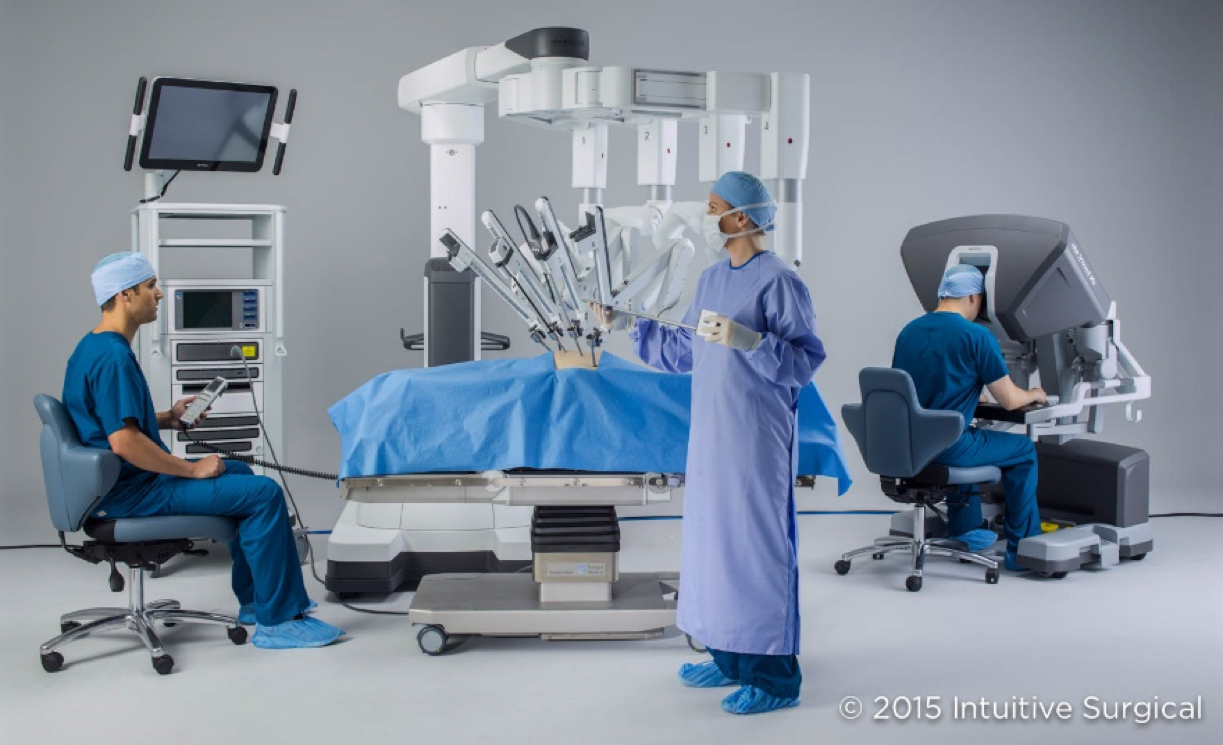
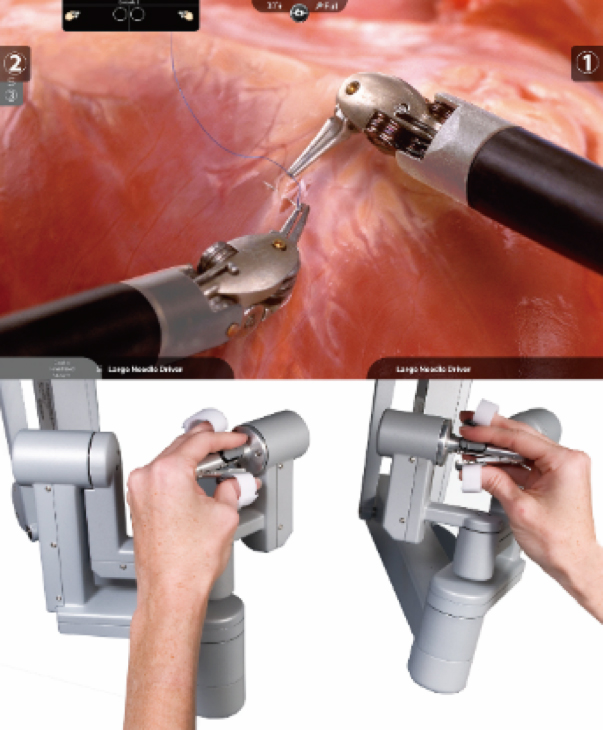
高倍率3Dモニターの鮮明な拡大画像を見ながら、執刀医がコンソールから遠隔で手術支援ロボットのアームについている専用カメラや鉗子を操作することで、より精密に短時間で手術を行うことが可能になり、患者様の身体的負担を大きく軽減することができます。
泌尿器科では、前立腺癌に対する前立腺全摘除術で使用を開始しています。
高知医療センターの手術支援ロボット「ダビンチXi」については、こちらをご確認ください。
泌尿器科とは
泌尿器科は尿の通り道(腎、膀胱など)や男性器(前立腺、精巣など)の病気に対して、主として手術による治療を行う診療科です。
当院では泌尿器がんの診断、治療を中心に、結石や排尿障害など泌尿器全般の診療を行っています。
泌尿器科の病気について
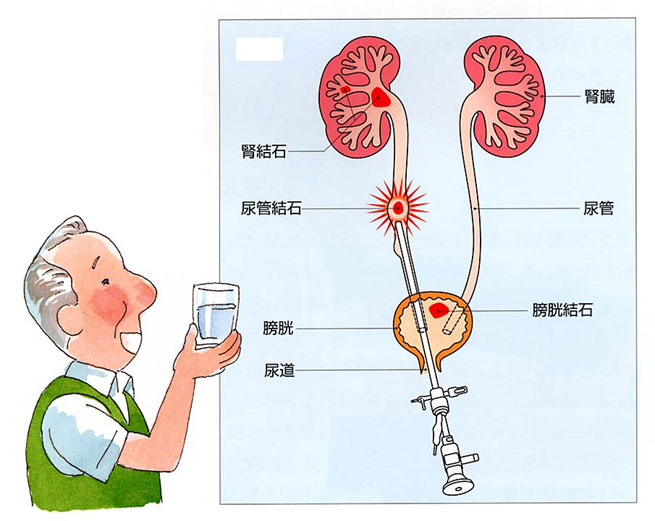
尿路結石について
尿のなかに含まれているカルシウムやシュウ酸、リン酸などが蛋白質などと結合し固まったものを尿路結石といいます。尿管につまると「せん痛発作」と呼ばれる激しい痛みが脇腹、背中におこります。働き盛りの壮年の方に多い病気です。約7,000年前のミイラに膀胱結石が発見されており、古代ギリシャ時代にすでに膀胱結石の手術が行なわれた形跡があります。このように結石の歴史はたいへん古いのですが、科学の発達した現在でも発生の原因は十分解明されていません。
尿路結石症は文明病とも言われ、アメリカやヨーロッパでは第一次世界大戦後に、日本では第二次世界大戦後の高度経済成長期に、国民の生活水準、特に食生活が良くなるに連れて増加しました。現在、日本人が生涯に尿路結石を患う比率は100人に約4~5人となりました。また、尿路結石症は再発しやすい病気で、食事療法を行なわなかった場合には、5年間で半数以上の人に再発すると言われています。
尿路結石の治療
尿管につまった結石の90%以上は尿と一緒に自然に排出されます。結石を出やすくするよう水分を多くとり、痛みのないときにはランニングやなわとびをしながら排出を待ちます。痛みさえなければいつもどおりの仕事や家事も大丈夫です。アズキくらいまでの大きさの石は自然にでる可能性が高いので、痛み止めを使いながら排石を待つ場合が多くなります。尿管を拡げて結石の下降をうながす薬を処方しますが、一番大切なことは水分をしっかりとって尿量を増やすことです。残念ながら一部の成分を除き結石を「溶かす薬」はありません。
なかなか自然に降りない場合、痛みなどの症状が続く場合には治療が必要になります。「おなかを切る」手術にかわって、最近では、内視鏡(ないしきょう、からだの中をのぞく装置、泌尿器科では膀胱や尿管の観察に用います)による砕石手術や、体外衝撃波結石破砕術(たいがい しょうげきは けっせき はさい じゅつ、英語でESWLと略します)が広く行われています。
内視鏡による砕石手術
膀胱や尿管の結石は内視鏡により破砕することができます。麻酔をかけて内視鏡を尿道から膀胱、尿管へと挿入し、結石を確認してレーザーなどで少しずつ砕石します。長期間排出しない結石や下部尿管の結石は内視鏡手術のよい適応になります。最近では内視鏡の細径化や破砕機器の進歩により腎結石や上部尿管の結石に対しても確実に砕石が可能な内視鏡手術を行う場合が増えてきました。当院では硬性尿管鏡と軟性尿管鏡を両方使用し、ホルミウムレーザーやリソクラストなどの器械を使った砕石術を行っています。短期間の入院、麻酔が必要となりますが、確実な治療が可能です。
体外衝撃波結石破砕術(ESWL)
からだの外から衝撃波(しょうげきは)を結石に照射して、強力なエネルギーによって結石を砂粒状に粉砕させる方法です。細かく砕かれた結石は尿とともに自然に排出されます。
もともと衝撃波は旧西ドイツで開発が進められました。実は、第二次世界大戦前、ナチスドイツが衝撃波を兵器として研究をはじめたことがきっかけです。潜水艦や戦車の中の兵隊を攻撃する武器としてヒトラーが目をつけたわけです。戦後しばらくして、硬いものだけをこわす衝撃波の特徴が尿路結石の治療に応用されました。ESWLは衝撃波の平和利用の成果です。西ドイツでは1972年から研究開発が行われ、1980年から実際に病院で使われるようになりました。
日本には1984年に導入され、1985年からは一般の治療として厚生省に認可されています。
ESWLは非常に安全な治療で、結石を砕くだけでからだのほかの部分にはほとんど影響がありません。実際の治療では鎮痛剤や軽い麻酔を必要としますが、術後の痛みは軽度です。一時的に、血尿、発熱などが認められることがありますが、日帰りでの治療が可能です。
当院では現在ESWLを行っておりませんので、ご希望の患者様には近隣の施設を紹介します。
日本では、結石を患う比率は100人に5人といわれており、非常に頻度の高い病気です。再発率も高く、せっかく治療しても数年後にまた結石ができた方も数多く経験します。以前は結石の治療といえば外科的手術が当たり前でしたが、体外衝撃波結石破砕術や内視鏡手術が発展し「おなかを切る手術」はほとんど行われなくなりました。でも、治療が楽になったからといって油断してはいけません。
尿路結石症は高血圧症や高脂血症とおなじく生活習慣病(メタボリック症候群)のひとつです。まずは日々の食生活に注意が必要です。
内視鏡による砕石術
結石を予防する食事とは
これまで尿路結石の再発予防にはカルシウムの制限が大事であると言われてきましたが、むしろカルシウム不足によりシュウ酸の吸収と尿への排泄が増えて逆に結石形成を促進することが分かりました。もともと日本人はカルシウムが不足気味ですので、普段よりカルシウムを多めに取るよう心がけてください。また、シュウ酸を多く含む食品(ほうれんそう、たけのこ、コーヒー、紅茶など)を食べるときにはカルシウムを同時に取ることが大切です。例えば、ほうれん草やたけのこには削り節をかける、コーヒーや紅茶にはミルクをいれる、など、食事の組み合わせを工夫して下さい。
動物性蛋白質や脂肪は尿のなかのカルシウムや尿酸を増加させます。肉類のとりすぎはいけません。また塩分も尿中のカルシウムを増加させます。塩辛いものも控えたほうがいいでしょう。逆に、野菜、穀物、海草には結石の発生を予防する働きがあります。
水分を十分取ることは結石の再発予防にとても効果があります。緑茶、麦茶、ウーロン茶、ミネラルウォーターなどを中心に一日の尿量が1.5リットル以上になるように心がけてください。よく結石にはビールが効果的といわれますが、ビールにはかなりのシュウ酸が含まれています。また尿酸を増加させる働きもありますから再発予防という点からはあまりお勧めできません。
結石は夜眠っている時に出来るといわれています。夕食は軽めに、夜遅くに肉類などを取らないようにすることも大切です。
尿路結石症は生活習慣病(メタボリック症候群)のひとつです。予防にはまず日々の食事に気をつけてください。
女性に多い膀胱炎(ぼうこうえん)
膀胱の中で細菌が繁殖し、膀胱の粘膜に炎症を起こす病気が「膀胱炎」です。圧倒的に女性に多い病気です。女性の方が尿道が短く、細菌が膀胱まで簡単に到達してしまいます。多くの場合、おしっことともに細菌は膀胱の外へ洗い出されますが、おしっこを我慢したり、体調が悪かったりすると膀胱の中で細菌が繁殖して膀胱炎を起こします。
急性膀胱炎
原因となる病気が特になく、大腸菌などの細菌が尿道から侵入し感染することでおこります。膀胱炎の大半で、若い女性がかかる膀胱炎はほとんどがこのタイプです。
急性膀胱炎の3大症状

- 排尿痛:排尿時に差し込むような痛みが生じ、排尿の終わりに特に痛みが強くなります。
- 頻尿:排尿回数が増え、30分~1時間ごとにトイレに行きたくなることもあります。
- 尿の濁り:細菌と戦うために集まった白血球や炎症部分の分泌液やはがれた膀胱の粘膜が混入するために、尿が濁ります。そのほか、残尿感、血尿などが現れることもあります。発熱がある場合には、腎盂腎炎の可能性があります。
診断と治療
膀胱炎の疑いがある場合、尿検査を行います。尿を採取する場合、出はじめの尿より途中の尿(中間尿)をとります。出はじめの尿には膣のおりものなどが混入しやすいからです。正確を期するために導尿(どうにょう)をすることもあります。尿検査で、一定数以上の白血球や細菌が見つかれば膀胱炎と診断できます。さらに尿中の細菌を培養して菌の種類を調べます。
膀胱炎の治療には抗菌薬が用いられます。3~4日の服用で症状はよくなります。尿量が少なく、膀胱にたまっている時間が長いと膀胱内で菌が繁殖しやすくなるので、水分を多めに摂取して尿量を増やすように心がけてください。こまめに排尿することも大切です。
薬の服用が終わったら、再び尿検査を受け、膀胱炎が完治していることを確認しましょう。再発を繰り返さないためには確実に治しておくことが大切です。
薬を服用してもなかなか症状が良くならない場合には、あらためて細菌を培養して、細菌の種類や薬との相性をチェックします。最近、耐性菌と呼ばれる抗菌薬の効きにくい細菌が増えています。完全に治るまできちんと治療して下さい。さらに、膀胱炎の誘因となる病気について検査を行う場合もあります。
再発予防のために次のことに注意しましょう
- 水分を多めにとる
尿量を増やしましょう。普段からお茶やお水を多めに飲む習慣をつけましょう。 - 排尿を我慢しない
我慢して尿が膀胱にたまる時間が長くなると、それだけ菌が繁殖しやすくなります。外出時などには、前もって排尿を済ませておきましょう。 - 過労や冷えに注意する
過労がたまったり、からだが冷えたりした時に膀胱炎は起こりやすくなります。冷房のきき過ぎには注意が必要です。 - 入浴や下着交換はまめに
身体を清潔に保てば、膀胱炎は起こりにくくなります。 - 排便後、前から後ろに拭く
肛門部にいる菌が尿道口につきにくくなるよう、前から後ろに拭くようにしましょう。洗浄機能付き便器も上手に使えば膀胱炎予防に有効です。 - セックスのあとは、すぐに排尿する
性行時には尿道口に細菌がつきやすく、膀胱炎を発症させる重要な原因です。
重大な病気がないことを確認しましょう
膀胱炎の背後に、重大な病気が隠れていることがあります。特に、男性の膀胱炎では、前立腺肥大症や膀胱癌が潜んでいる可能性があります。女性でも、膀胱炎を繰り返す場合や、なかなか治らない場合には、腎臓や膀胱の病気に注意が必要です。専門の泌尿器科医の診察を受けるようにしましょう。
女性に多い「尿失禁」・・・ひとりで悩まないで
尿失禁とは
くしゃみや咳をしたときに思わず下着をぬらしてしまったり、トイレに行くまでに間に合わずにオシッコを漏らしてしまったり、このような症状を尿失禁(にょうしっきん)といいます。尿失禁は女性に多く、年齢とともに多くなり、40~50才代の女性では2人に1人が経験しているといわれます。尿失禁を経験している人は多いのですが、医療機関を受診する人は多くありません。尿失禁まではなくてもトイレが近い、間に合わない、などの症状のため旅行や外出をためらったり、仕事に支障をきたしたり、日常生活に悪影響がある場合には、泌尿器科にご相談ください。
尿失禁のタイプ
最も多いタイプは「腹圧性(ふくあつせい)尿失禁」です。くしゃみや咳、笑ったときなど、急にお腹に力がかかったときにオシッコが漏れます。尿道を緩める「骨盤底筋(こつばんていきん)」という筋肉が緩んだため、お腹に圧力(腹圧)が加わったときオシッコを我慢することが出来ません。
尿意を感じてトイレに行くのですが、間に合わずにオシッコが漏れてしまうのが「切迫性(せっぱくせい)尿失禁」です。膀胱が勝手に収縮してたびたび尿意を感じるのもこのタイプの特徴です。冷たい水で洗い物をしているとき、急に強い尿意をもよおしてトイレが間に合わないことはありませんか?「過活動膀胱(かかつどうぼうこう)」と呼ばれる病態にともなう症状で、脳血管障害やパーキンソン病などの神経疾患の一症状として起こることもあります。このタイプの尿失禁には膀胱の緊張をとる薬が有効です。最近、数種の効果の高い治療薬が発売されています。 腹圧性と切迫性の混合型のタイプもあります。
腹圧性尿失禁は骨盤底筋の衰えが原因です。
 人間はもともと四つ足でした。四つ足の生活では何十キロという内臓の重みは強い腹筋が支えていました。人間はある頃から立って生活するようになりました。骨盤底筋は本来、肛門や尿道、膣を緩めるだけの弱い筋肉でしたが、立ち上がったために内臓の重みを支えるという無理な役割を担うようになりました。尿失禁は二本足になった人間の宿命ともいえます。尿失禁が中高年の女性に多いのは、尿道が男性にくらべて短いのに加え、骨盤底筋が弱いためです。女性では加齢によって筋力が衰えるほか、妊娠、出産などで、この筋肉によけいに負担がかかるのです。腹圧性尿失禁は、尿道を閉める骨盤底筋が緩んだためで、パッキンがのびた水道の蛇口と同じ状態です。パッキンを新品に取り替えることは出来ませんが、パッキンを強化することで尿失禁は良くなります。
人間はもともと四つ足でした。四つ足の生活では何十キロという内臓の重みは強い腹筋が支えていました。人間はある頃から立って生活するようになりました。骨盤底筋は本来、肛門や尿道、膣を緩めるだけの弱い筋肉でしたが、立ち上がったために内臓の重みを支えるという無理な役割を担うようになりました。尿失禁は二本足になった人間の宿命ともいえます。尿失禁が中高年の女性に多いのは、尿道が男性にくらべて短いのに加え、骨盤底筋が弱いためです。女性では加齢によって筋力が衰えるほか、妊娠、出産などで、この筋肉によけいに負担がかかるのです。腹圧性尿失禁は、尿道を閉める骨盤底筋が緩んだためで、パッキンがのびた水道の蛇口と同じ状態です。パッキンを新品に取り替えることは出来ませんが、パッキンを強化することで尿失禁は良くなります。
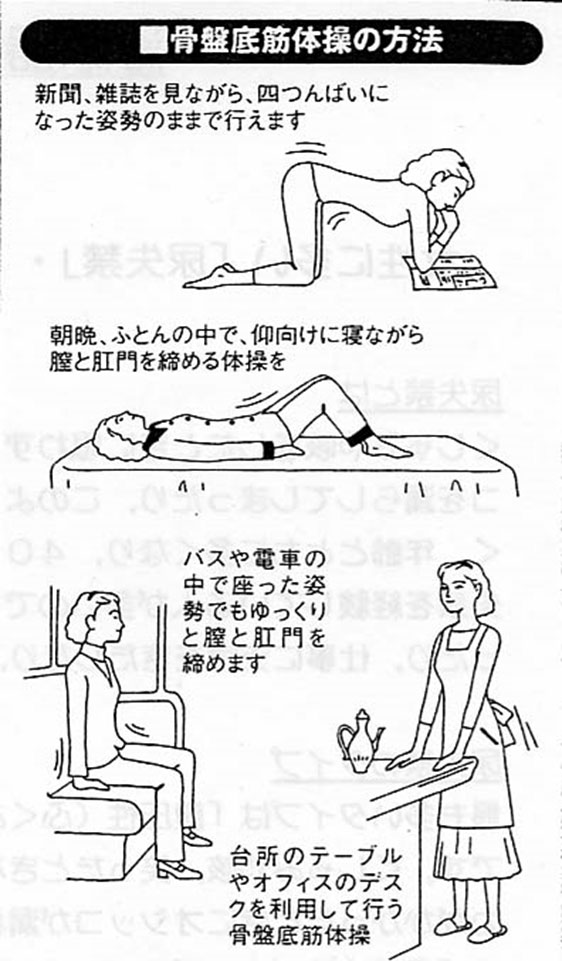
オシッコのパッキンにあたる骨盤底筋をきたえて筋力をつける体操が骨盤底筋体操です。肩やお腹の力を抜いて、リラックスして、トイレでオシッコを途中で止めるように肛門、膣、尿道を締めます。お通じやおならを我慢する 要領です。お腹に余分な力が入らないように肛門、膣、尿道だけをきゅっと締め、ゆっくりゆるめます。できればゆっくり五つ数えるまで締めた状態をキープします。1日4~5回、繰り返してください。テレビをみながら、横になって、いすに座って、お風呂の中で、外出先のバスや電車の中で、いつでもどこでも出来る簡単な体操です。さっそく今日からはじめてください。半年から一年で効果があらわれます。尿失禁が良くなっても体操は続けることが大切です。
肥満や便秘も尿失禁にはよくありませんから注意が必要です。家にひきこもったり、今までやっていたスポーツをやめたりしてはいけません。ますます筋肉が弱ります。腹圧性尿失禁の予防には歩く姿勢を良くすることも大切です。普段からおしりをキュッと締めて背筋を伸ばしてさっそうと歩いてください。もし体操だけでよくならない場合にも薬や手術による治療がありますのでご心配ありません。
尿失禁のご相談は泌尿器科に
尿失禁についての話をうかがうことであなたの尿失禁のタイプがわかります。ひとりで悩まないでお気軽にご相談ください。日常生活の指導から運動療法、薬による治療や手術など、症状に応じていろいろな治療を工夫します。
「夜中」のトイレは赤信号
55歳以上の男性の5人に1人が「前立腺肥大症」です。
オシッコに勢いがない、全部出しきれない、夜中に何回もトイレに起きるといった悩みはありませんか。中高年の男性のこのようなオシッコの悩みの多くは「前立腺肥大症」という病気によるものです。
こんな症状があったら要注意です。
- オシッコを出すときにお腹に力を入れるようになった。
- オシッコをしたのに残っている感じがする。
- オシッコの勢いが弱くなった。
- オシッコがなかなかでない。
- 夜中に2回以上オシッコに起きる。
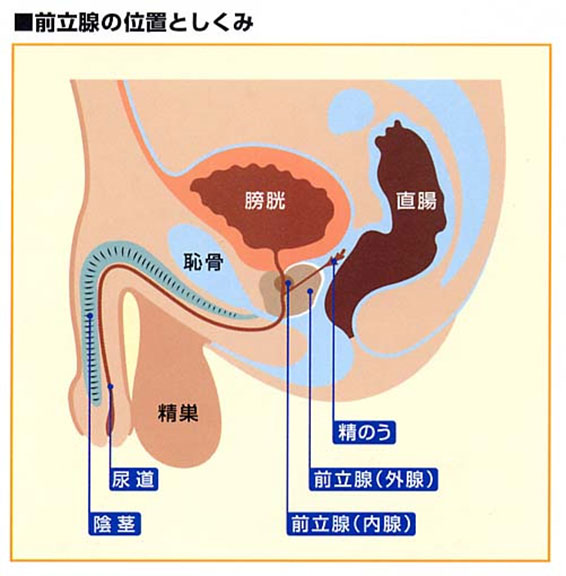
前立腺ってなあに?
 前立腺は男性の膀胱の出口にあって、尿道をぐるりと取りまいているクルミ大の器官です。
前立腺は男性の膀胱の出口にあって、尿道をぐるりと取りまいているクルミ大の器官です。
精液の一部を作ります。
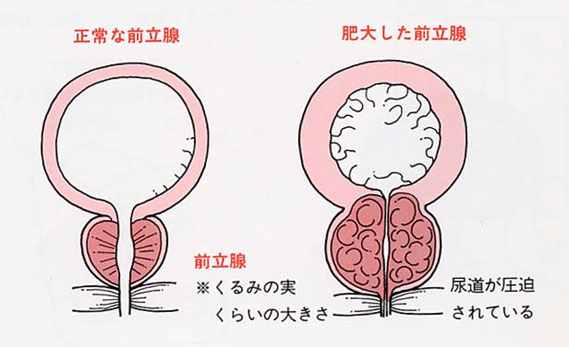
年齢とともに肥大し尿道や膀胱を圧迫し、出にくい、時間がかかる、回数が増えた、我慢できないなどオシッコに関するいろいろな症状(排尿障害)があらわれてきます。
診断は?
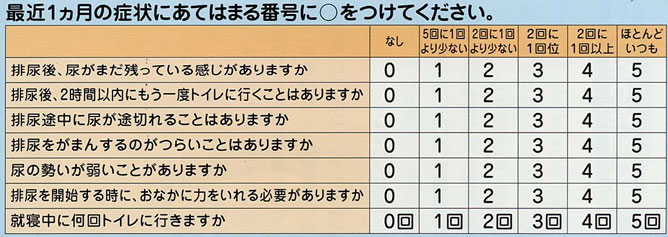
まず、この1ヶ月間の排尿の状態についてうかがいます。
あてはまる番号に○をつけてください。合計点が高いほど症状が重いことを示します。
以上の症状をもとに、簡単な診断と検査に進みます。
- 超音波検査:前立腺の大きさや残尿(排尿後の膀胱に残った尿)を測ることが出来ます。
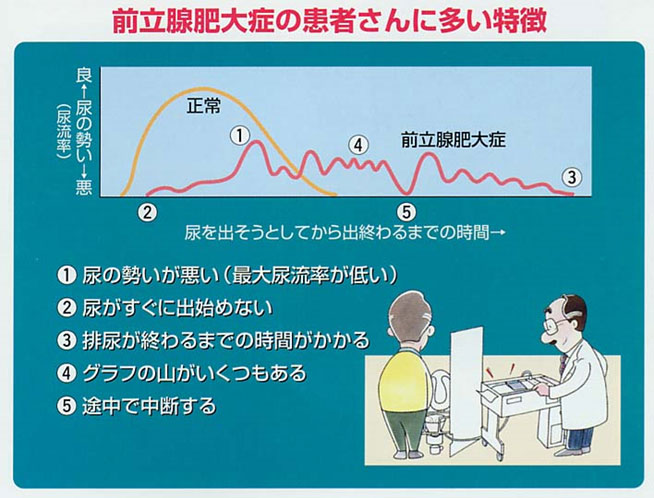
- 尿流検査:機械の中に排尿して、尿の出かたをグラフに表す検査です(右図)。いずれの検査も簡単で痛くありません。排尿の状態を検討して治療が必要かどうかをご相談します。
治療は?
 まず、クスリによる治療をはじめます。
まず、クスリによる治療をはじめます。
α1遮断薬や5α還元酵素阻害薬は排尿障害の各種症状に非常に有効です。抗男性ホルモン薬、漢方薬、植物製剤などを併用する場合もあります。クスリの効果がない場合には手術を考えます。
肥大症の手術はお腹を切る手術ではなく、尿道から内視鏡(ないしきょう)を挿入して、前立腺の肥大した部分を内側から取り出す手術です。腰椎麻酔あるいは全身麻酔による60~120分前後の手術で、入院期間は1週間程度です。
最近ではホルミウムレーザーによる前立腺核出手術を中心に行っています(HoLEP)。出血量が少なく、より確実な前立腺の切除ができ、心臓病、脳梗塞などの合併症のある方にとっても負担の少ない手術です。
症状を悪化させないためには
最後に日常生活での注意点をまとめてみました。
- アルコールの飲みすぎには注意を。
- 下半身を冷やさないように。
- 長時間の座ったままの姿勢を避けましょう。
- 便秘は排尿状態も悪化させます。
- 軽い体操や散歩など適度な運動をしましょう。
- オシッコを我慢しないように。
- 胃薬、かぜ薬、精神安定剤などには排尿を悪化させるものがあります。内服の前にはかかりつけの先生に相談してください。
オシッコが気になる方、オシッコのことで苦労している方はまずかかりつけの先生に相談してみてください。
オシッコに血が混じったら・・・血尿はからだの赤信号です
健康診断や人間ドックで尿に血液が混ざっているといわれたことはありませんか?目で見て尿の色が赤かったことはありませんか?血尿のかげに泌尿器科の病気が隠れていることがあります。
血尿とは
 尿の中に血液(赤血球)が含まれている状態です。血尿には、大きく分けて、目で見て明らかに血尿とわかる肉眼的(にくがんてき)血尿と尿検査ではじめてわかる顕微鏡的(けんびきょうてき)血尿があります。
尿の中に血液(赤血球)が含まれている状態です。血尿には、大きく分けて、目で見て明らかに血尿とわかる肉眼的(にくがんてき)血尿と尿検査ではじめてわかる顕微鏡的(けんびきょうてき)血尿があります。
尿の製造工場である腎臓、尿を一時的にためる膀胱(ぼうこう)、尿の通り道である尿管や尿道などに潜んでいる病気からの出血の場合があります。
健康診断で尿潜血陽性といわれました
健康診断や人間ドックではおよそ10%の方に顕微鏡的血尿(尿潜血陽性)が見つかります。当院を紹介された方の3~5%で何らかの病気が発見されました。検診やドックで血尿が発見された場合には症状はなくても腎臓科や泌尿器科などの専門科の受診をおすすめします。泌尿器科に受診した場合、受診時に採尿していただき、新鮮な尿で精密な検査を行ないます。尿の色は?蛋白が含まれていないか?専門の検査技師がチェックし、顕微鏡で尿を観察して、血尿の程度や他に含まれているもの(白血球、結晶、細菌など)を再検査します。医師は、症状の有無、病歴などをうかがったうえで、まず、超音波で腎臓、膀胱、前立腺などのかたちを調べます。必要に応じてCT検査や血液検査、場合によっては膀胱鏡検査などを行ないます。
当院の成績では、こうした精密検査の結果、約3割の方に腎結石、腎のう胞、軽症の腎炎などが発見されました。ほとんどの方は治療の必要はなく経過観察を続けていただくことになりました。残る7割の方は精密検査でも異常なしと判定されました。このように検診やドックで発見される症状のない顕微鏡的血尿がただちに重大な病気につながることは必ずしも多くはありません。しかし、膀胱がんや腎臓がんなどが発見される場合もあります。また、経過中に病気がはっきりしてくる場合もあります。症状がなくとも専門医の診察を受け、指示にしたがって定期的な経過観察を続けてください。
肉眼的血尿の場合、どのような病気を疑いますか?
目で見て明らかに血尿とわかった場合には、重大な病気が隠れている可能性があります。わき腹が痛んで血尿が出た場合には尿路結石症が考えられます。腎臓の中でできた結石が腎盂から尿管に移動するときに粘膜が傷つき出血し血尿になります。結石が尿管にはまり込んで尿の流れが停滞すると腎臓や尿管がけいれんしてはげしい痛みが起こります。
血尿が出るときや出た後に膀胱や尿道付近が痛む場合には急性膀胱炎や前立腺炎を疑います。大腸菌などで炎症を起こした膀胱の粘膜は充血し出血しやすい状態になっています。
症状や誘因がなく突然血尿が出た場合、腎臓や膀胱のがんを疑って検査を進めます。がん年齢といわれる中年以降では泌尿器科系のがんも発見される頻度が高くなります。平成16年、肉眼的血尿で当院を受診された114人のうち、29人でがんが発見されました。29人のうち28人は50歳以上でした。尿路結石症は34人、急性膀胱炎は8人で、いずれも50歳以下の比較的若い方に多く発見されました。
一般に、痛みがある場合には結石や膀胱炎、症状がない場合にはがんを疑います。年齢別には、若い人では結石や膀胱炎、年配の方ではがんという傾向がありますが、肉眼的血尿には重大な病気が潜んでいる場合があります。 目で見て明らかに血尿とわかった場合には、すぐに専門医を受診し、精密検査を受けてください。
前立腺がんは血液検査で早期発見ができます
 前立腺がんは欧米諸国に多いがんです。アメリカでは、男性のがんの中では発生率で第1位、死亡率では第2位を占めています。これまで、わが国での発生率は欧米ほど高くありませんでしたが、人口の高齢化や生活の欧米化とともに急激に増加しつつあります。日本でも、21世紀には男性の国民的がんになることが予想されます。
前立腺がんは欧米諸国に多いがんです。アメリカでは、男性のがんの中では発生率で第1位、死亡率では第2位を占めています。これまで、わが国での発生率は欧米ほど高くありませんでしたが、人口の高齢化や生活の欧米化とともに急激に増加しつつあります。日本でも、21世紀には男性の国民的がんになることが予想されます。
前立腺の位置としくみ
前立腺は男性の膀胱の出口にあって、尿道をぐるりととりまいているクルミ大の器官です。前立腺液を分泌しますが、この液は精のう液と混ざりあって精液となり、精子を保護しています。つまり、前立腺は男性の生殖機能に重要な関わりをもつ器官です。
前立腺肥大症と前立腺がん
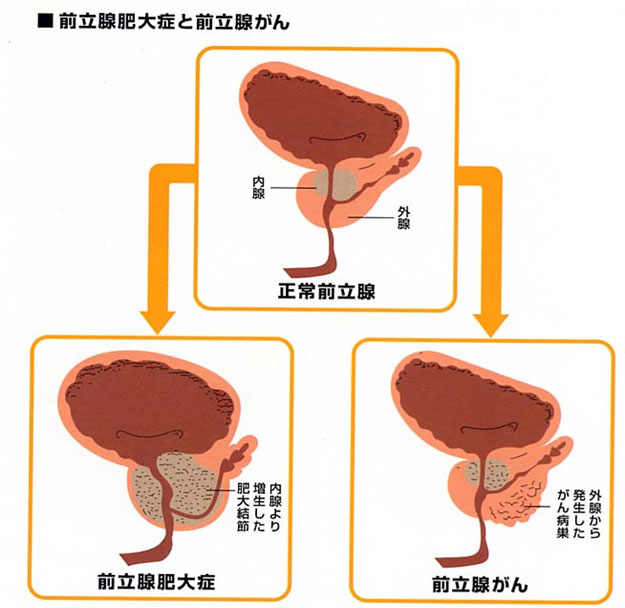 前立腺肥大症、がんとも高齢者に多く発生します。肥大症は尿道周囲の内線と呼ばれる部分から発生し、尿道を圧迫するため、オシッコが出にくい、トイレが近いなど排尿に関する症状があらわれます。これに対しがんは、前立腺の外側の部分(外腺)から発生し、一般にゆっくり成長、増殖するため、初期には自覚症状が少ないのが特徴です。
前立腺肥大症、がんとも高齢者に多く発生します。肥大症は尿道周囲の内線と呼ばれる部分から発生し、尿道を圧迫するため、オシッコが出にくい、トイレが近いなど排尿に関する症状があらわれます。これに対しがんは、前立腺の外側の部分(外腺)から発生し、一般にゆっくり成長、増殖するため、初期には自覚症状が少ないのが特徴です。
前立腺がんの診断
前立腺がんの診断は血液検査(PSAの測定)と、肛門から直腸に指を入れて診察する直腸診や超音波検査やMRIなどを組み合わせて行ないます。
なかでも、PSAの測定は早期発見に有用で、前立腺がんは血液検査で診断できるがんと言えます。
PSA(ピー・エス・エー)とは?
 PSA(前立腺特異抗原)は、前立腺で作られる蛋白質で、前立腺がんができると血液中に増えてきます。その値が高いほどがんの疑いが強くなります。
PSA(前立腺特異抗原)は、前立腺で作られる蛋白質で、前立腺がんができると血液中に増えてきます。その値が高いほどがんの疑いが強くなります。
PSAは4以下が正常で、4~10では約30%、10をこえる場合には約60%の方にがんが発見されます。
前立腺がんが疑われたら?
PSAが高い場合には前立腺の生検を行ないます。
生検では肛門から細い超音波器具を挿入し、針を刺して小さな組織片を採取します。当院では一泊入院で検査を行なっています。専門の病理医が組織を顕微鏡で観察し、がんかそうでないかを診断します。
前立腺がんと診断されたら
コンピューター断層撮影(CT)や骨への転移を調べる骨シンチグラフィーなどを行ない、がんがどこまで広がっているかを調べます。これらの検査の結果から治療に移ります。治療は、病気の広がりに応じて、手術、放射線治療、ホルモン治療などを組み合わせて行ないます。前立腺がんは早期であれば完全に治すことができますし、たとえ進行していても有効な治療法があります。けっしてくじけることなく前向きに治療に取り組んでください。
前立腺がんの早期発見のために
前立腺がんの診断にはPSAの測定が有用です。採血だけの簡単な検査ですので、50歳以上の男性は症状がなくても年に1回はPSAの採血を受けるようにしましょう。
前立腺がんの治療法-あなたの選択について-
前立腺がんと診断された場合にはコンピューター断層撮影(CT)や、骨への転移を調べる骨シンチグラフィー(又は全身MRI)などを行ない、がんがどこまで広がっているかを調べます。これらの検査の結果から治療に移ります。治療は、病気の広がり(病期)に応じて、①手術、②放射線治療、③内分泌治療、④抗がん剤治療、あるいはそれらを組み合わせて行います。 当科での治療の原則を病期別に説明しました。
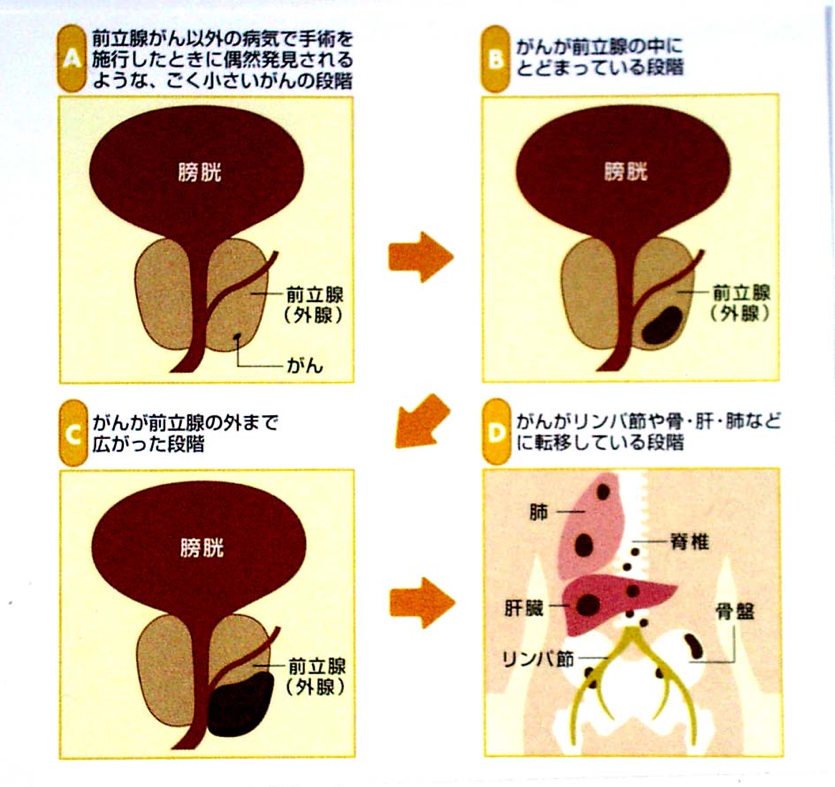
病期分類と治療法
-
- 病期A(偶発がん)
前立腺肥大症の手術の時、偶然発見されるがんです。このまま成長しないがんをA1、臨床がんに進むタイプをA2と区別します。A1では定期的なPSA測定による経過観察、A2では前立腺全摘除術あるいは放射線療法が選択されます。
- 病期A(偶発がん)
-
- 病期B(限局がん)
前立腺の内部にとどまっている早期の段階です。前立腺全摘除術あるいは放射線療法が選択されます。
- 病期B(限局がん)
-
- 病期C(局所浸潤がん)
前立腺の表面を越えて周囲まで広がった段階です。直腸診では硬くごつごつした感触があります。治療としては内分泌療法が主体になりますが、放射線治療を併用することが多く、前立腺全摘除術が行われる場合もあります。
- 病期C(局所浸潤がん)
- 病期D(転移がん)
Cの段階がさらに進行し、骨やリンパ節など他臓器に転移をしている段階です。内分泌療法が主体になりますが、状態によっては放射線治療や抗がん剤による化学療法を併用していきます。
治療について
-
-
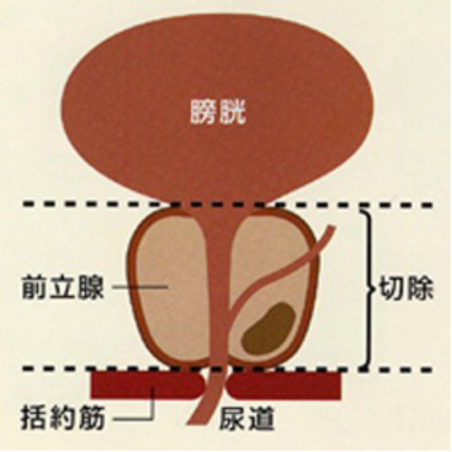 前立腺全摘除術
前立腺全摘除術
がんのある前立腺と周囲の精のう、リンパ節を摘出する手術です。病期B(限局がん)ではこの手術によりがんを確実に摘出することが可能です。前立腺を摘出後、膀胱と尿道をつなぎ、尿道にカテーテルを置きます。尿道カテーテルは手術後約1週間で抜きます。しばらく尿失禁の状態となることがありますが、徐々に回復してきます。性機能障害(勃起障害)がみられますが、がんの拡がりに応じて勃起神経の温存を行い性機能の保持を試みることもあります。
前立腺全摘除術については以前より開腹手術(小切開手術)、腹腔鏡下手術が行われてきましたが、ロボット支援下手術が2012年より保険適応となり一般的に行われるようになっています。当院でも2022年10月よりダビンチXiという手術支援ロボットが導入されており、前立腺全摘除術は主としてロボット支援下手術を行っております。状態によっては腹腔鏡下手術や開腹手術(小切開手術)を行う方が適当な方もおられますので、詳細は担当医とご相談ください。
-
-
- 放射線療法
放射線でがん細胞を殺す治療です。
放射線をあてる方法には、外照射と組織内照射があります。
外照射:身体の外から前立腺を狙って照射を行います。CTスキャンとコンピュ-タを組み合わせて正確に前立腺をねらった照射を行います。一般的には約2ヶ月の治療期間が必要となりますが、外来通院での治療が可能です。遠方の場合は入院での治療も考慮いたします。
組織内照射:前立腺に針を刺し、一時的に高線量の放射線を照射する方法と、放射線チップを永久的に埋め込む小線源治療があります。病期Bで悪性度の低い場合が対象となります。当院には組織内照射の設備がありませんので適当な施設を紹介します。
放射線療法の副作用としては、排尿間隔が短くなる頻尿、排尿痛、痔の悪化、肛門痛、直腸からの出血、皮膚のただれなど一種のやけどのような症状が現れる場合があります。性機能障害(勃起障害)が起きることもあります。
当院では最新の強度変調放射線療法(IMRT)が導入されており、従来に比べより効果的で副作用の出現が抑えられるようになっています。
- 放射線療法
-
-
 内分泌(ホルモン)療法
内分泌(ホルモン)療法
前立腺がんは男性ホルモンによって増殖します。したがって男性ホルモンの働きを抑えれば前立腺がんの進行を食い止めることが出来ます。この現象を発見し治療に応用したアメリカのハギンズ博士は1966年にノーベル医学生理学賞を受賞しています。男性ホルモンの産生を抑えるために精巣(睾丸)の摘出が行われますが、最近では薬剤による治療も行われます。以下の薬剤がこの治療に使用されています。
LH-RHアナログ剤:精巣で男性ホルモンが作られるのを抑制します。
抗男性ホルモン剤:前立腺がんに男性ホルモンが作用するのを遮断します。
内分泌療法は手術や放射線に比べ副作用が軽いことが特徴です。まれに、ほてり、発汗、食欲不振、肝機能障害などが見られることがありますが、高齢の方や合併症のある方にも安全に使用することが出来ます。ただし、薬剤の効果は永久というわけではなく、はじめは効果があっても徐々に効かなくなってきます。
最近はより強力な抗男性ホルモン剤が数種類開発され使用できるようになっており、従来の薬で効果がなくなった方でもさらに治療ができるようになりました。
-
-
- 抗がん剤による化学療法
いわゆる「抗がん剤」を使う治療法です。進行がんや内分泌療法が効かなくなった場合に行います。
- 抗がん剤による化学療法
- 監視療法
早期で悪性度が高くない前立腺がんの場合には、すぐに治療を行わず3~6ヶ月おきのPSA測定などにより経過観察を行うこともあります。
治療方針は前立腺がんの進行の程度(病期)、がん細胞の悪性度、患者さんの年齢、合併症の有無や程度などによって選択されます。いくつかの治療法を組み合わせてより効果のある治療を目指す場合もあります。最終的には担当医と患者さんが話し合い、合意の上で決定しますが、前立腺がんは早期であれば完全に治すことができますし、たとえ進行していても有効な治療法があります。新しい有効な治療法も開発されつつあります。けっしてくじけることなく前向きに治療に取り組んでください。
健康診断で腎臓の早期がんが発見されるようになりました
超音波検査やCT検査で症状のない小さな腎臓のがんが発見されるようになりました。今回は腎臓のがん(腎細胞がん)について説明します。
腎臓とは
 おへそのやや上方の背中側で、左右に1対(2個)あります。主な役割は尿を作ることで、血液のなかの老廃物をろ過し、尿として体外に排泄します。
おへそのやや上方の背中側で、左右に1対(2個)あります。主な役割は尿を作ることで、血液のなかの老廃物をろ過し、尿として体外に排泄します。
その他、血圧の調整や貧血を改善する働きもあります。
腎細胞がんの特徴
腎細胞がんは尿を作る細胞が癌化しできます。40歳代から増え、50歳代で最も多く発見されます。男性は女性より約2倍頻度が高く、男性に多い病気といえます。腎細胞がんは、大きくなると血尿が出たり、お腹に固まりができたり、痛みが出たりします。しかし、小さいうちは多くの場合症状がありません。以前は早期発見が難しかったのですが、最近は、超音波検査やCTの普及によって、症状のない小さい腎細胞がんが見つかるようになりました。
腎細胞がんの診断
-
 超音波検査
超音波検査
お腹や背中にプローべと呼ばれる器械をあてて、腎臓を超音波で検査します。がんの大きさや性質がわかります。身体に負担がなく、腎細胞がんの検診には最も適した検査です。 -
 CT
CT
エックス線とコンピュータを組み合わせた検査です。小さながんを発見するのに適しています。
同時に、周囲へのひろがりやリンパ節などへの転移なども調べることができます。
腎細胞がんの病期(進行の程度)
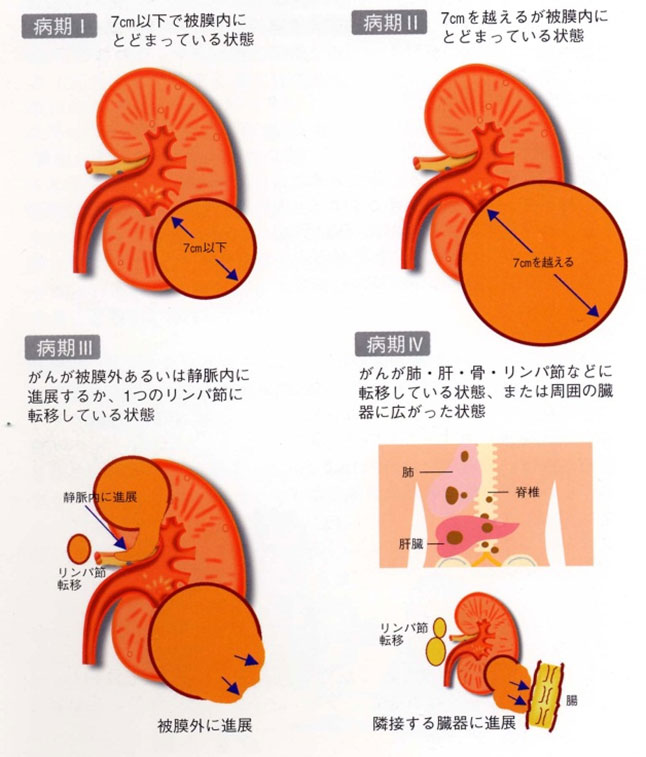 腎細胞がんの進行の程度は次のように分類されます。
腎細胞がんの進行の程度は次のように分類されます。
- Ⅰ期:がんの大きさは7cm以下で、腎臓内だけに存在します。
- Ⅱ期:がんは7cmを越えますが、腎臓内だけに存在します。
- Ⅲ期:がんが周囲の副腎や脂肪組織、血管に広がったり、近くのリンパ節に転移しています。
- Ⅳ期:がんが周囲の脂肪組織をこえて広がったり、ほかの臓器に転移をしています。
腎細胞がんの治療
がんが腎臓にとどまっている場合には手術を行ないます。手術には、がんのある腎全体を完全に摘出する腎摘除術とがんの部分だけを摘出する腎部分切除術があります。がんの大きさ、ひろがり、反対側の腎臓の働きなどを考えて手術方法を決定します。
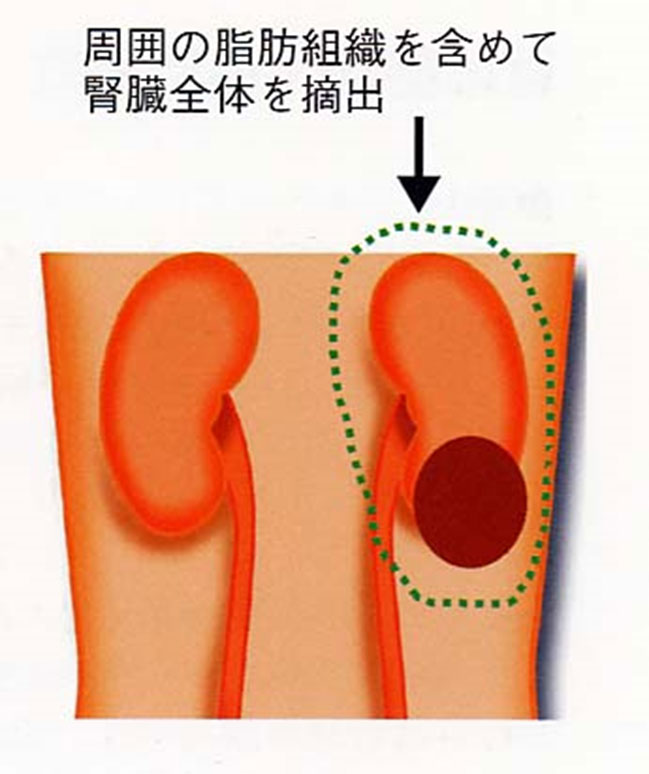
- ①腎摘除術
- がんにおかされている腎臓全体を周囲の脂肪組織を含めて完全に摘出します。これは以前から広く行なわれていた方法です。
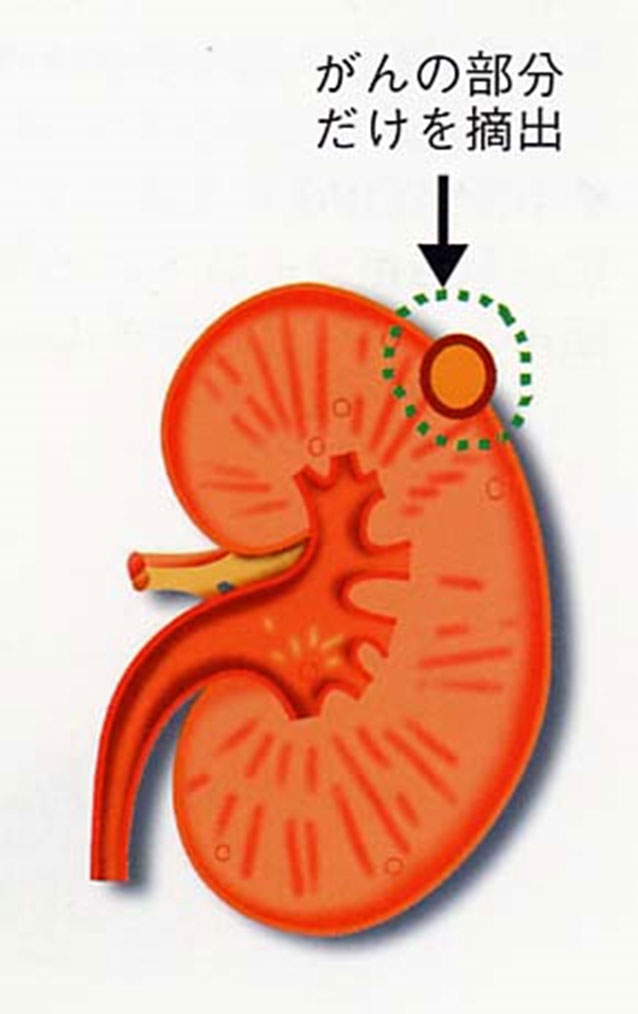
手術後、腎臓はひとつになりますが、残った腎臓の働きが正常であれば日常生活には支障ありません。しかし、すでに反対側の腎臓の働きが低下している場合や、糖尿病、高血圧などの合併症がある方では、手術後、腎機能が低下する可能性があり、慎重な経過観察が必要です。 - ②腎部分切除術(腎温存手術)
- 右の図のように、がんの部分を摘出し、正常な部分の腎臓を残す手術です。以前から腎臓がひとつしかない場合やすでに腎臓の機能が低下している場合には優れた方法として行われていました。最近では腎臓がふたつある場合にも、がんがおおむね4cmより小さい場合には積極的に行われるようになっています。がんの周囲の正常な部分も付けて完全にがんを取り除けば、将来の再発の危険性は従来の腎摘除術と差はありません。
- ③手術方法について
- 以前の腎臓の手術は大きく開腹して行うのが普通でした。現在でも10cmを超える大きな腫瘍や大血管内へひろがるようなものに対しては開腹手術が必要になります。しかし大半の方については腹腔鏡下手術や、腹腔鏡を併用した小切開手術で行うことが可能です。
- ④転移した場合
- 手術後に転移が出てきた場合や、手術ができないほど進行している場合でも分子標的治療薬、免疫チェックポイント阻害薬、あるいはその併用療法などによる治療法があります。根治することは困難ですが、進行の抑制には効果があります。
腎細胞がんの治療経過
小さな癌は90%以上治癒しますが、サイズが大きくなるにつれて治癒率は下がります。当科の病期別治療成績を下図に示します。腎細胞がんは小さなうちに発見し、手術を行なうことがとても大切です。
症状はなくても定期的な人間ドックや健康診断での尿検査や腹部の超音波検査をお勧めします。また、血尿は腎細胞がんのサインのことがあります。健診で血尿を指摘された場合にはかならず泌尿器科を受診して精密検査を受けてください。
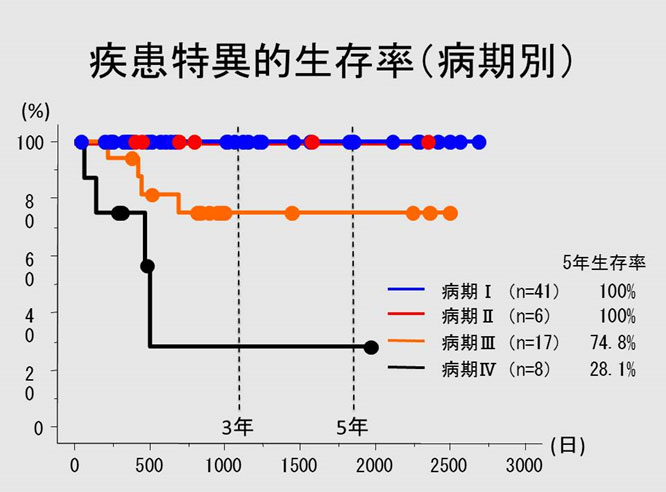
膀胱がん -診断と治療法-
膀胱がんは泌尿器科がんの中では前立腺がんに次いで多いがんで、70歳代を中心とした高齢者に好発します。男性に多く、女性の4倍の発生頻度です。たばこを吸う方には2~4倍多くできるといわれています。初期の膀胱がんの多くはポリープとして観察されます。
- ①症状
- 膀胱がんの80%以上の症例で肉眼的な血尿が見られます。ただ、いつも血尿というわけではなく、血尿が出ても次からはすっかりきれいな尿に戻る場合もあります。特に、高齢者での肉眼的血尿では1回限りの血尿でも膀胱がんを疑っての検査が必要です。
- ②検査
 まず検尿を行います。一見きれいな尿でも顕微鏡で観察すると血尿ということもあります。また、尿の中にがん細胞が混じっていることもあり、尿細胞診検査がきっかけで膀胱がんが発見される場合もあります。尿検査で異常がある場合には膀胱鏡検査を行います。
まず検尿を行います。一見きれいな尿でも顕微鏡で観察すると血尿ということもあります。また、尿の中にがん細胞が混じっていることもあり、尿細胞診検査がきっかけで膀胱がんが発見される場合もあります。尿検査で異常がある場合には膀胱鏡検査を行います。
膀胱鏡は19世紀の終わりにドイツで開発され急速に普及しました。胃カメラや大腸ファイバーなど身体のなかを覗くカメラ(内視鏡)はこの膀胱鏡から発展しました。日本でも20世紀はじめに国産の膀胱鏡が開発されました。最近まで膀胱鏡は金属製の硬性膀胱鏡が主流でしたが、最近は、軟性膀胱ファイバースコープが普及し、検査に伴う侵襲性が軽減されました。
座薬などの軽い痛み止めで検査が可能です。
超音波検査は膀胱がんのスクリーニング検査として有用です。尿がたまった状態で検査を行えば膀胱の内部の状態が観察できます。
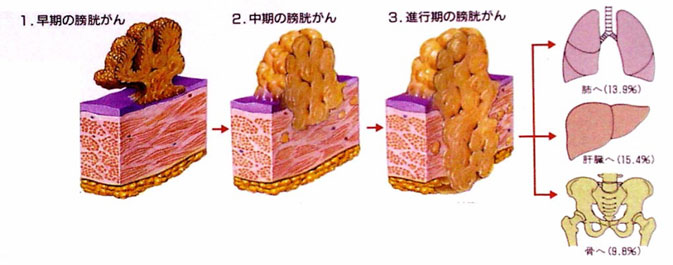
- ③進行の程度(病期分類)
- 膀胱粘膜あるいは粘膜下層までのがんを表在性膀胱がん、膀胱筋層あるいは周囲組織まで達するがんを浸潤性膀胱がんと分類します。さらに進行すると、リンパ節や肺、骨などに転移をします(転移性膀胱がん)。
病期分類のために膀胱鏡検査に加えて、CTやMRIを行います。 - ④治療
- 治療法はがんの進行具合(病期)によって決まります。
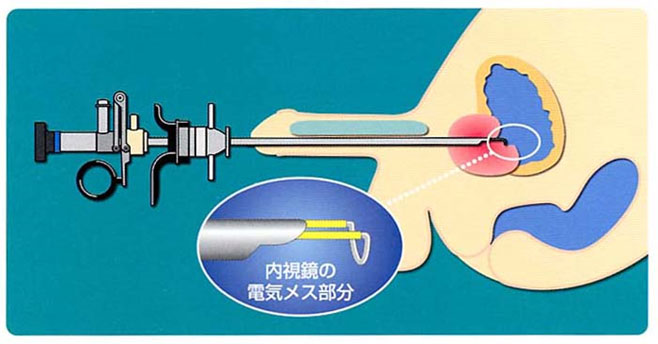
経尿道的膀胱腫瘍切除術(TUR-BT):
表在性膀胱がんに対しては経尿道的腫瘍切除術を行います。全身麻酔あるいは半身麻酔を行い、尿道から切除用膀胱鏡を挿入し先端の電気メスでがんを切り取ります。カメラによる手術で開腹は必要ありませんが、残念ながら術後50~70%で膀胱の中に再発するといわれています。当科では再発率を少しでも減らすため、がんを細切せず一塊として切り取る経尿道的膀胱腫瘍一塊切除術(TURBO)を行っています(下図参照)。また、再発予防として、抗癌剤やBCGを膀胱内に注入することがあります。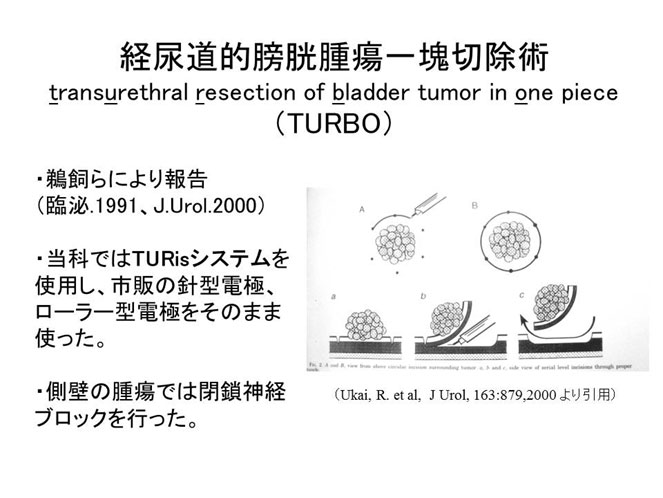
 膀胱全摘除術:
膀胱全摘除術:
浸潤性膀胱がんに対しては膀胱全摘除術を行います。膀胱がなくなるので尿流の確保のため尿路変更術が必要になります。尿路変更術としては小腸の一部を利用した回腸導管が一般的です。手術後には臍の右側にストーマができ、採尿バックを貼り付けます。症例によっては尿道から自然排尿が可能な自排尿型代用膀胱を選択することもできます。ストーマがなく術後の不都合が少ない術式ですが、尿失禁などの問題点もあります。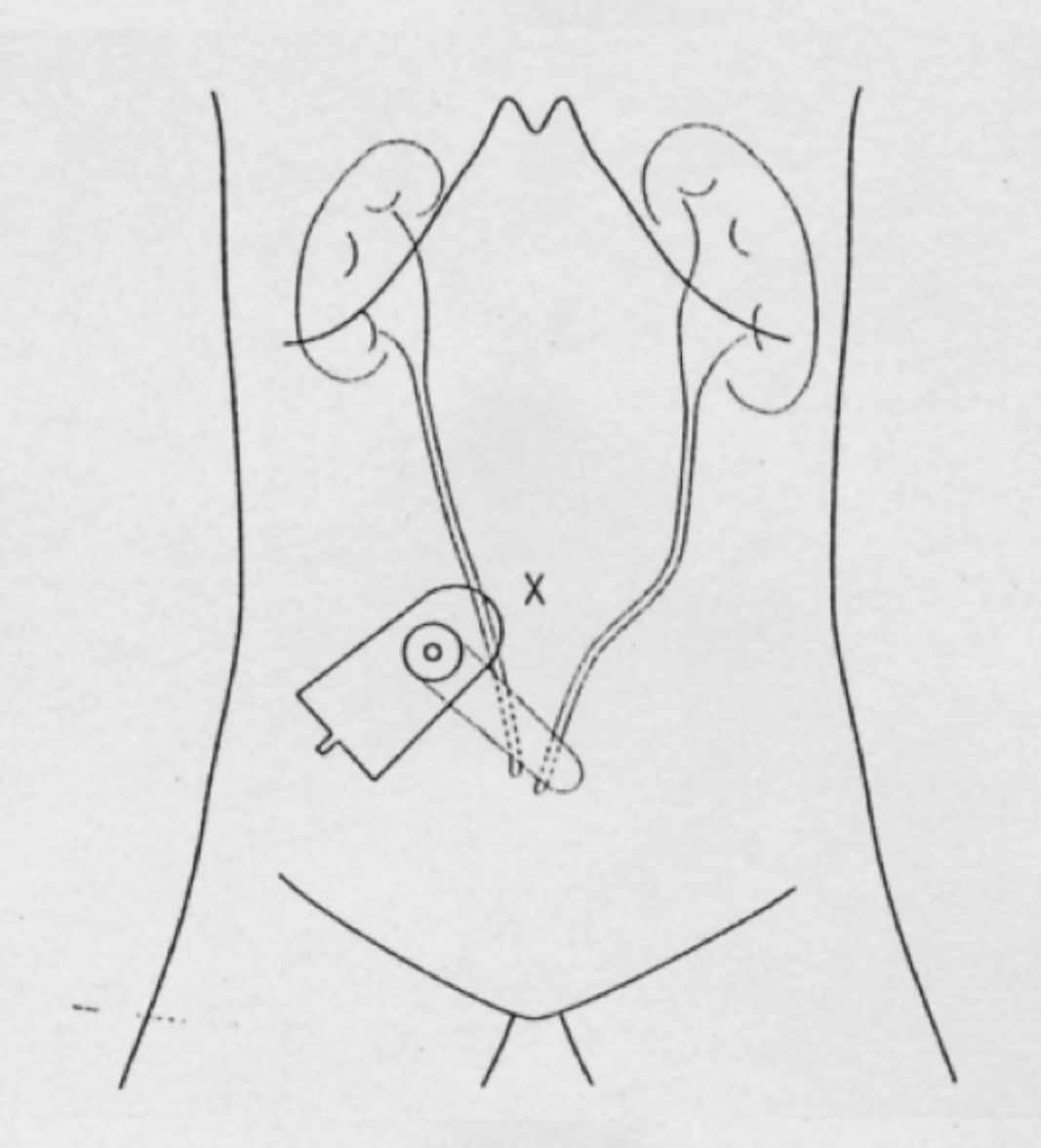
回腸導管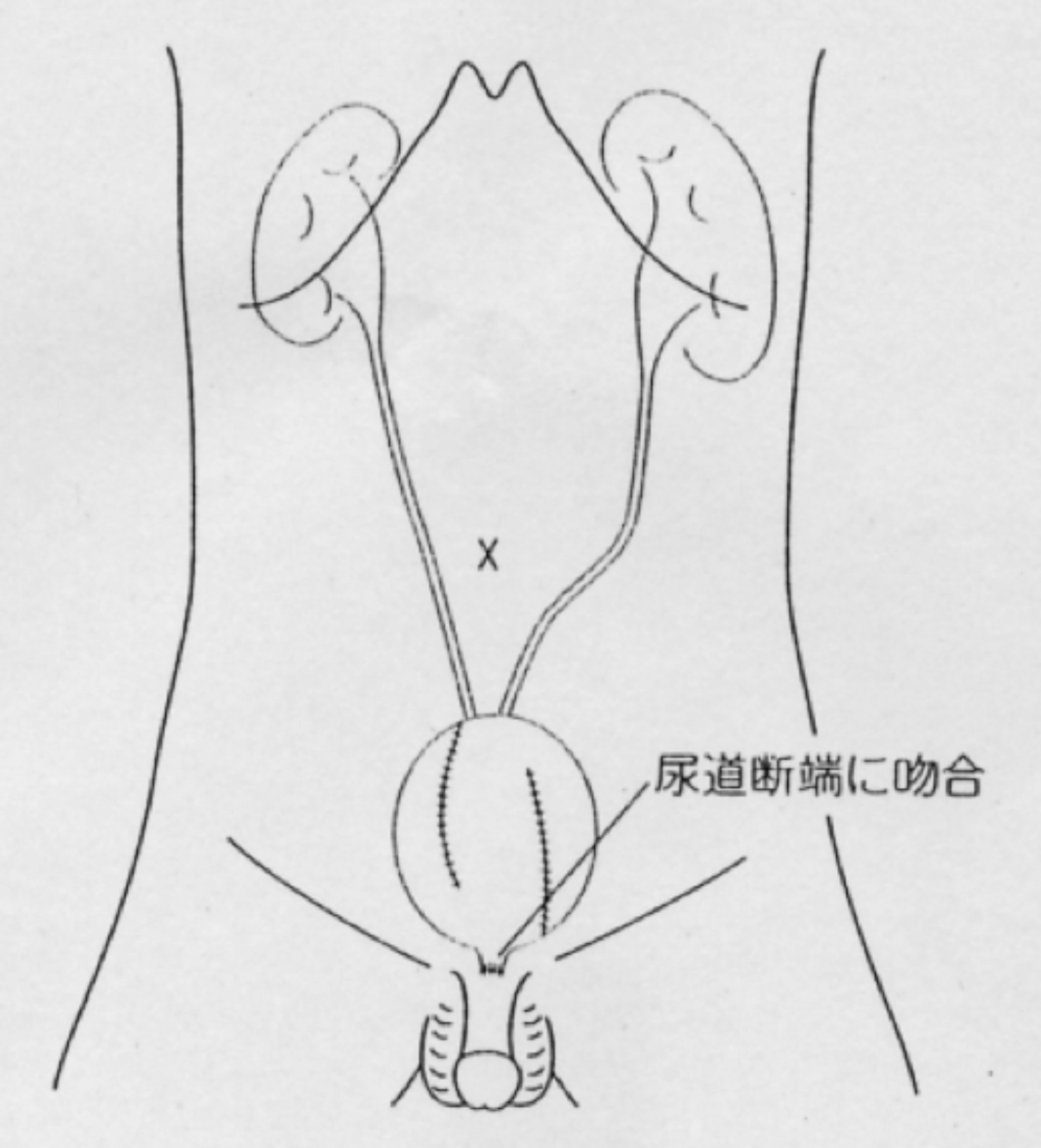
自然排尿型代用膀胱
手術は行わず抗がん剤に放射線療法を併用する治療法もあります。浸潤性膀胱がんではこのようにいくつかの治療があり、治療により今までの生活が損なわれる場合も出てきます。個々の患者さんが担当の医師とじっくり話し合って納得の上で治療にとりかかることが特に必要です。
⑤治療成績表在性膀胱がんがただちに命にかかわることはありませんが、50~70%の方で膀胱の中に再発します。また,10~20%に浸潤性膀胱がんへの進行が認められます。いったん治療がうまく行っても定期的な膀胱鏡検査が必要です。
浸潤性膀胱がんに対して膀胱全摘除術を施行した場合の5年生存率は約60%です。抗がん剤+放射線療法では治療がうまくいけば膀胱を残すことができますが膀胱全摘除術に比べ成績はやや劣ります。転移のある膀胱がんに対しては抗がん剤を中心とした治療が行なわれますが成績はよくありません。⑥まとめ 膀胱がんは表在性のうちに発見すれば命にかかわることはまずありません。なにより早期発見が大切です。目で見て赤いオシッコに気づいたとき、健診で血尿を指摘された場合にはすぐに泌尿器科を受診して下さい。
当院の泌尿器科の特徴
泌尿器科癌の治療
腎癌の手術では後腹膜鏡下手術、腹腔鏡下手術を中心に行っており、場合によっては小切開(ミニマム創)による手術や開腹手術を行っています。症例に応じて適切な手術方法を提示します。また、腎機能温存を目的に腎部分切除術を積極的に行っています。健診で偶然発見される小さな腎癌(腫瘍径4cmくらいまで)が主な適応になります。転移がある場合や手術困難な場合は、免疫チェックポイント阻害薬、分子標的薬などを使用した薬物治療を行っています。
前立腺癌は近年増加傾向にあります。癌の進行度と患者さんの状態を検討し、手術、放射線、内分泌療法、抗がん剤などによる治療を行います。前立腺に限局した早期の癌に対する手術では主としてダビンチXiを使用したロボット支援下前立腺全摘除術を行っています。また、放射線治療は、早期の前立腺癌に対する根治的な治療法として全摘除術と同等の効果があるといわれており、当院では放射線療法科との協力で最新の治療機器による外来通院での治療を行っています。転移のある進行前立腺癌に対しては、各種の薬物を使用した治療を行っていきます。
膀胱癌に対する手術としては内視鏡手術が中心となります。当科では膀胱癌を細切せず一塊として切除する経尿道的膀胱腫瘍一塊切除術(TURBO)を積極的に行っています。浸潤癌では膀胱全摘も必要になります。尿路変更法としては回腸導管が一般的ですが、腸管を利用した代用膀胱造設術も検討いたします。
いずれの癌においても、効果的な新しい抗癌剤が開発され使用できるようになっています。保険適応の範囲内で、患者さんそれぞれの状態にあわせ相談しながら適切な治療を行っています。
排尿障害、結石の治療
前立腺肥大症に対しては、レーザーを使用して肥大した前立腺を核出する手術(ホルミウムレーザー前立腺核出術 HoLEP)を積極的に行っています。従来は困難であった100gを超えるような大きな肥大に対しても施行可能です。
間質性膀胱炎に対する硬膜外麻酔併用の水圧拡張術や、過活動膀胱に対するボトックス膀胱壁内注入療法も行います。
また、自然排石しない結石に対しては、経尿道的結石破砕術(TUL)、経皮的腎結石破砕術(PNL)を中心に治療を行っています。単回の施行で良好な成績です。現在、対外衝撃波結石破砕術(ESWL)は行っておりません。
他科との連携
大きな癌など場合は消化器外科や婦人科などと合同で手術を行っています。症例によっては放射線療法科にて放射線治療も行います。また、治療中の合併症については各科専門医と連絡を取って治療にあたります。進行した癌に対しては緩和ケア内科とも連携します。
腎移植についても、移植外科や腎臓内科と協力して取り組んでいます。治療についてのご相談は移植外科へお願いします。また、腎不全、血液透析については腎臓内科が診療を行っています。
副腎の疾患については糖尿病・内分泌内科とも協力して当科が中心に手術を行っています。
小児(中学生以下)については小児外科、小児科の担当となります。
インフォームド・コンセントとセカンド・オピニオン
この患者さんにとって最良の治療は手術か、抗癌剤治療か、放射線療法かを正しく判断する必要があります。現在の泌尿器科の標準的な考え方に基づいて病状、年齢、合併症などを考慮したうえで治療に関するわれわれの考えを患者さんとご家族にお伝えします。ただし、最終的に治療法を決めるのは患者さんご自身です。他施設でのセカンド・オピニオンを希望されれば資料を準備します。癌にかかわらず泌尿器科疾患の治療法については様々な考え方があります。専門家の意見を参考のうえ、十分納得の上で治療を受けていただければと考えています。
外来通院について
病状が安定している方は、ご紹介いただいた先生やかかりつけ医の先生(ホームドクター)のところで治療を継続していただきます。前立腺肥大症、尿路結石症などは生活習慣病であり、患者さんの体調を以前から良くご存知のかかりつけの先生に主治医になっていただくほうが望ましいと考えています。
ご相談のうえ、紹介状を準備させていただきます。
受診にあたって
当院は、かかりつけ医の先生から紹介いただいた患者さんを診させていただくことを基本とする地域医療支援病院です。かかりつけ医の先生からの紹介状をお持ちいただき、事前に予約をとって受診して下さい。
予約なく受診された場合でも時間内であれば診察はできますが、待ち時間が長くなる可能性があります。場合によっては、後日あらためて受診していただくこともあります。
受診の際は、現在服薬中のおくすり、またはおくすり手帳などを必ずご持参下さい。今までにかかった病気やアレルギーなどについてまとめたメモなどもあれば助かります。
新たな検査法、治療法の開発で泌尿器科はこれからも大きく変わっていくでしょう。今後も優れた新しい技術を積極的に取り入れて行きます。患者さんにとって、ご紹介いただく先生方にとって頼りになる泌尿器科であり続けます。高知医療センター泌尿器科では高度な技術を普段着感覚で患者さんに提供します。
手術実績
| 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | |
|---|---|---|---|---|---|
| 副腎摘除術 (鏡視下) |
6 (6) |
1 (1) |
5 (5) |
5 (5) |
6 (6) |
| 根治的腎摘除術 (鏡視下) |
7 (6) |
16 (16) |
5 (5) |
14 (14) |
17 (17) |
| 単純腎摘除術 | 1 | 2 | 5 | 2 | 2 |
| 腎部分切除術 (鏡視下) |
9 (7) |
7 (3) |
15 (15) |
10 (10) |
8 (8) |
| 腎尿管全摘除術 (鏡視下) |
11 | 11 | 8 | 5 | 7 |
| 経皮的結石破砕(PNL) | 5 | 1 | 1 | 0 | 1 |
| 経尿道的結石破砕(TUL) | 69 | 42 | 48 | 62 | 41 |
| 尿管ステント留置・交換 | 73 | 83 | 64 | 70 | 77 |
| 経尿道的膀胱腫瘍切除(TUR-BT) | 78 | 60 | 61 | 59 | 69 |
| 膀胱全摘除術(LRC) | 2 | 9 | 3 | 3 | 9 |
| 回腸導管 | 1 | 9 | 3 | 3 | 9 |
| 尿管皮膚瘻 | 1 | 0 | 0 | 0 | 0 |
| 尿路変向術 | 5 | 16 | 6 | 15 | 8 |
| 間質性膀胱炎に対する膀胱水圧拡張術 | 2 | 0 | 3 | 2 | 2 |
| 前立腺全摘除術 (LRP) (RARP) |
13 | 10 | 17 | 14 3 |
8 24 |
| 経尿道的前立腺手術 (TUR-P) (HoLEP) |
123 (2) (121) |
109 (1) (108) |
78 (0) (78) |
78 (0) (75) |
91 (1) (90) |
| 高位精巣摘除術 | 6 | 5 | 4 | 3 | 2 |
| 外科的去勢術 | 29 | 24 | 31 | 9 | 9 |
| 前立腺生検 | 124 | 67 | 77 | 85 | 100 |
担当医紹介
新 良治
(あらた りょうじ)
泌尿器科長
1990年卒業 医学博士
専門 泌尿器悪性腫瘍
日本泌尿器科学会 専門医・指導医
日本泌尿器内視鏡・ロボティクス学会 腹腔鏡技術認定医、代議員
日本内視鏡外科学会 腹腔鏡技術認定医(泌尿器)
日本ミニマム創泌尿器内視鏡外科学会 施設基準医
日本がん治療認定機構 がん治療認定医
ダビンチ手術Certificate(術者)取得
医学博士(岡山大学)
外来診察日 (火)(木)(金)午前
小野 憲昭
(おの のりあき)
病院長
1985年卒業 医学博士
専門 泌尿器手術、尿路感染症、院内感染対策、腎移植
日本泌尿器科学会専門医・指導医・代議員
日本泌尿器内視鏡・ロボティクス学会代議員
日本臨床腎移植学会腎移植専門医
日本移植学会移植認定医
ICD(インフェクション・コントロール・ドクター)
日本医療メディエーター協会 認定医療メディエーターB
医学博士
西山 康弘
(にしやま やすひろ)
主任医長
2000年卒業 医学博士
専門 泌尿器腹腔鏡手術、泌尿器内視鏡手術
日本泌尿器科学会専門医・指導医
日本泌尿器内視鏡・ロボティクス学会 腹腔鏡技術認定医
日本内視鏡外科学会技術認定医(泌尿器腹腔鏡)
手術支援ロボット ダビンチ資格認定医
医学博士(岡山大学)
外来診察日(月)(火)(木)午前
坪井 一馬
(つぼい かずま)
2016年卒業
専門 泌尿器一般
日本泌尿器科学会 専門医
日本がん治療認定医機構 がん治療認定医
ダビンチ手術Certificate(術者)取得
ロボット支援手術プロクター(ダビンチ前立腺・膀胱)
外来診察日(木)(金)午前
平良 彩
(たいら あや)
医師
2019年卒業
専門 泌尿器一般
外来診察日(火)(金)午前
兼元 信
(かねもと しん)
医師
2020年卒業
専門 泌尿器一般
外来診察日(月)午前
